Оглавление:
Понятие «Витамин D»
Дефицит витамина D
Наиболее частые причины снижения уровня витамина D
Более редко встречающиеся причины снижения уровня витамина D
СИМПТОМЫ
Костные проявления дефицита витамина D
Костные (кальциемические) эффекты витамина D
Внекостные (некальциемические) эффекты витамина D
Классификация обеспеченности витамином D
Стадии витамин D-зависимого рахита
Классификация состояния костной ткани у взрослых при дефиците витамина D
Осложнения костно-мышечных проявлений дефицита витамина D
Внекостные заболевания, в развитии которых обсуждается вклад дефицита витамина D
ДИАГНОСТИКА
Лабораторная диагностика
Инструментальная диагностика костных нарушений при дефиците витамина D
ЛЕЧЕНИЕ
Лечение дефицита витамина D
Лечение недостаточности витамина D
Достижение уровня 25(OH)D >20 нг/мл (>50 нмоль/л) у детей
Приём активных форм витамина D (альфакальцидола, кальцитриола)
ПРОГНОЗ И ПРОФИЛАКТИКА
Список литературы
Дефицит витамина D
Понятие «Витамин D», также известный как «солнечный витамин», объединяет ряд веществ (эргокальциферол, холекальциферол, кальцидиол, кальцитриол), выполняющих разнообразные функции в организме, основными из которых является регуляция обмена кальция и фосфора, обеспечение нервно-мышечной проводимости, участие в работе иммунной системы, регуляции деления клеток.[1][2][3] Этот витамин был четвертым в ряду обнаруженных витаминов, поэтому получил порядкoвую букву «D».
Биологически активной формой витамина D (т. е. оказывающей свои эффекты на клетки, ткани и органы) является только кальцитриол, который образуется из неактивных (биологически инертных) предшественников, представленных колекальциферолом (другие названия – холекальциферол, витамин D3) и эргокальциферолом (витамин D2). Колекальциферол, в основном (около 80 %), вырабатывается в коже под действием солнечных лучей (ультрафиолетовые лучи спектра В) или, в гораздо меньшей степени, поступает с пищей (рыба, яичный желток, красное мясо, печень). Эргокальциферол поступает с растительной пищей. Колекальциферол и эргокальциферол, прежде чем превратиться в активную форму витамин D, проходят активацию сначала в печени, превращаясь в кальцидиол, или 25(ОН) витамин D), а затем в почках. При этом образуется активная форма витамина D – кальцитриол, или дигидроксивитамин D, или 1,25(ОН)2 витамин D (Рисунок 1). Однако наиболее информативным показателем обеспеченности организма всеми формами витамина D является не активная форма, а её предшественник – 25(ОН) витамин D, концентрацию которого и определяют в крови. [1][2][3][4]
Рисунок 1. Различные формы витамина D и его источники

Дефицит витамина D определяется как концентрация 25(ОН) витамина D (кальцидиола) в крови менее 20 нг/мл (менее 50 нмоль/л), недостатoчность – при концентрации 25(ОН)D от 20 до 30 нг/мл (от 50 до 75 нмоль/л). Данные уровни применимы как ко взрослым, так и к детям. [1][2][5][6] [7]
Суммарная распространённость дефицита витaмина D в мире составляет около 1 млрд человек. [3] [8]
Наиболее частые причины снижения уровня витамина D
1) Снижение образования в коже:
- снижение воздействия ультрафиолетом (постоянное проживание севернее 430 широты (все территории, что выше параллели, на которой находятся, например, Сочи и Владивосток) [3], ношение закрытой одежды, правильное использование кремов с солнцезащитным фактором (т.е., согласно инструкции, частое и густое (2 грамма крема на 1 кв. сантиметр кожи) нанесение крема с солнцезащитным фактором), загрязнение воздуха (смог и т.п.), длительное нахождение в неосвещенных помещениях;
- тёмный цвет кожи; [9]
2) Снижение поступления с пищей:
- – недостаток витамина D в пище (ововегетарианство, веганство), аллергия на молочный белок;
- – сниженное переваривание и всасывания в кишечнике (возрастные изменения желудочно-кишечного тракта, целиакия (глютеновая энтеропатия) – это непереносимость белков некоторых злаковых культур, лактазная недостаточность – это непереносимость молока, воспалительные заболевания кишечника, состояния после операций на кишечнике, нарушения выработки и действия ферментов для расщепления жиров (хроническое воспаление пoджелудочной железы (панкреатит), муковисцидоз (генетически обусловленное закупоривание выводных протоков поджелудочной железы) и др.;
3) Повышенное расходование или депонирование (беременность, детский возраст, активные физические нагрузки, ожирение (витамин D, как жирорастворимый витамин, накапливается в жировой ткани, что уменьшает его поступление в общий кровоток). [1][2][5][6] [7] [18]
Более редко встречающиеся причины снижения уровня витамина D
4) Снижение образования промежуточной формы витамина D в печени (кальцидиола): хронические заболевания печени с развитием тяжелой печеночной недостаточности, в том числе в исходе жирового гепатоза (неалкогольной жировой болезни печени);
- Снижение образования конечной, биологически активной формы витамина D (кальцитриола) в почках: хроническая болезнь почек;
- Повышенное превращение витамина D в неактивные формы при лечении лекарственными препаратами (глюкокортикостероиды, противосудорожные препараты, препараты для лечения ВИЧ-инфекции, противогрибковые лекарственные средства (включая кетоконазол), холестирамин);
- Повышенное разрушение 25ОН витамина D, повышенное превращение кальцидиола в активную форму:
- – первичный гиперпаратиреоз (избыток в крови паратгормона и кальция из-за повышения функции паращитовидных желёз);
- – заболевания, характеризующиеся развитием гранулём – скоплений активно делящихся клеток иммунной системы (саркоидоз, туберкулез, гистоплазмоз, бериллиоз кoккцидиомикоз);
- – некоторые виды лимфом. [1][2][5][6] [7]
Пациенты с дефицитом витамина D могут предъявлять следующие жалобы, многие из которых являются неспецифическими: снижение физической выносливости, общая слабость даже при достаточном объёме сна, мышечная слабость, особенно в области шеи, плечевого и тазового пояса, бедра, лопаточной области и т. д., спазмы в мышцах, боли в суставах, диффузные боли в мышцах, нарушение равновесия, хроническая боль, плохая концентрация внимания, головные боли, перепады настроения, беспокойство или депрессия, нарушения сна (неполноценный беспокойный сон), повышенная потливость, повышенное артериальное давление, набор веса, сухость кожи, выпадение волос, частые простудные заболевания, плохое заживление ран. [1][2][9][10] [11]
Костные проявления дефицита витамина D
Недостаточная обеспеченность витамином D отрицательно сказывается на обмене кальция и фосфора в организме, поэтому основными классическими проявлениями дефицита витамина D у детей являются рахит, а также остеомаляция и остеопороз (в основном, у взрослых). [1][2][5]
Рахит (снижение образования костной ткани) — это нарушение минерализации растущей кости вследствие несоответствия между потребностями организма ребёнка в фосфоре и кальции и недостаточностью систем их доставки в организм. В связи с этим выделяют 3 формы рахита: вследствие дефицита витамина D, кальций-дефицитный и фосфор-дефицитный. [2][12]
Остеомаляция (размягчение кости) — это нарушение минерализации уже созревшей костной ткани после завершения её роста, поэтому в большей части это понятие относят ко взрослым людям.
Остеопороз (хрупкость, ломкость костей у взрослых) — это заболевание, при котором происходит снижение костной массы вследствие образования дефектов в органическом каркасе кости, приводящее к повышенной ломкости костей и склонности к переломам. [1][13][14]
Витамин D-дефицитный рахит у детей, в зависимости от выраженности дефицита, может проявляться следующими симптомами: потливость, беспокойство, раздражительность, нарушенный сон, боли в костях, отечность в области лучезапястных и голеностопных суставов, позднее закрытие большого родничка (в норме – к 2 годам), позднее прорезывание зубов (отсутствие резцов к 10 месяцам, отсутствие моляров к 1,5 годам), размягчение костей черепа при ощупывании, искривление ног (по типу колеса, буквы «Х», буквы «К»); появление «рахитических чётoк» – образования в местах перехода рёберных хрящей в кость, увеличение лобных бугров. При более запущенных формах могут выявляться внескелетные проявления, связанные с развившимся дефицитом кальция на фоне дефицита витамина D: отставание в прибавке массы тела и росте, замедление формирования двигательных навыков, пониженный мышечный тонус, признаки повышения внутричерепного давления, судороги и непроизвольные болезненные сокращения мышц, различные нарушения ритма сердца. [2][12]
Симптомы остеомаляции: неприятные ощущения в костях и мышцах, диффузные бoли в костях скелета, особенно в нижней части позвоночника, тазовых костях, костях голеней и стоп, ноющего характера, усугубляются при физических нагрузках с формированием в дальнейшем хронической боли; податливость костей, возникновение болезненности в костях даже при небольшом надавливании, слабость мышц с формированием шаткой походки, снижение аппетита и веса, повешенный риск образования трещин и переломов костей. [2]
Симптомы остеопороза: уменьшение роста на несколько сантиметров, сутулость и изменение осанки (формирование «горба»), боли в костях и позвоночнике (особенно в пояснице), снижение мышечной функции, выносливости, депрессия, повышение риска падений, высокий риск переломов даже в отсутствии значимой травмы. [1][13][14]
Костные (кальциемические) эффекты витамина D
Роль витамина D в регуляции фосфорно-кальциевого обмена заключается в повышении всасывания кальция в кишечнике. Дефицит витамина D приводит к снижению поступления в организм кальция через кишечник. В ответ на это начинает повышаться выработка паратиреоидного гормона (паратгормона, ПТГ). ПТГ – это гормон, который в норме вырабатывается в паращитовидных железах, в большинстве случаев, попарно расположенных в области шеи сзади верхнего и нижнего края щитовидной железы (всего обычно 4 небольшие железы).[3][15]
Важная роль ПТГ в организме заключается в постоянном поддержании нормального уровня кальция в крови за счёт 3 механизмов:
- – повышение выведения кальция из костей;
- – уменьшение выделения кальция с мочой;
- -увеличение всасывания кальция в кишечнике за счёт стимулирования образования активной формы витамина D (кальцитриола).
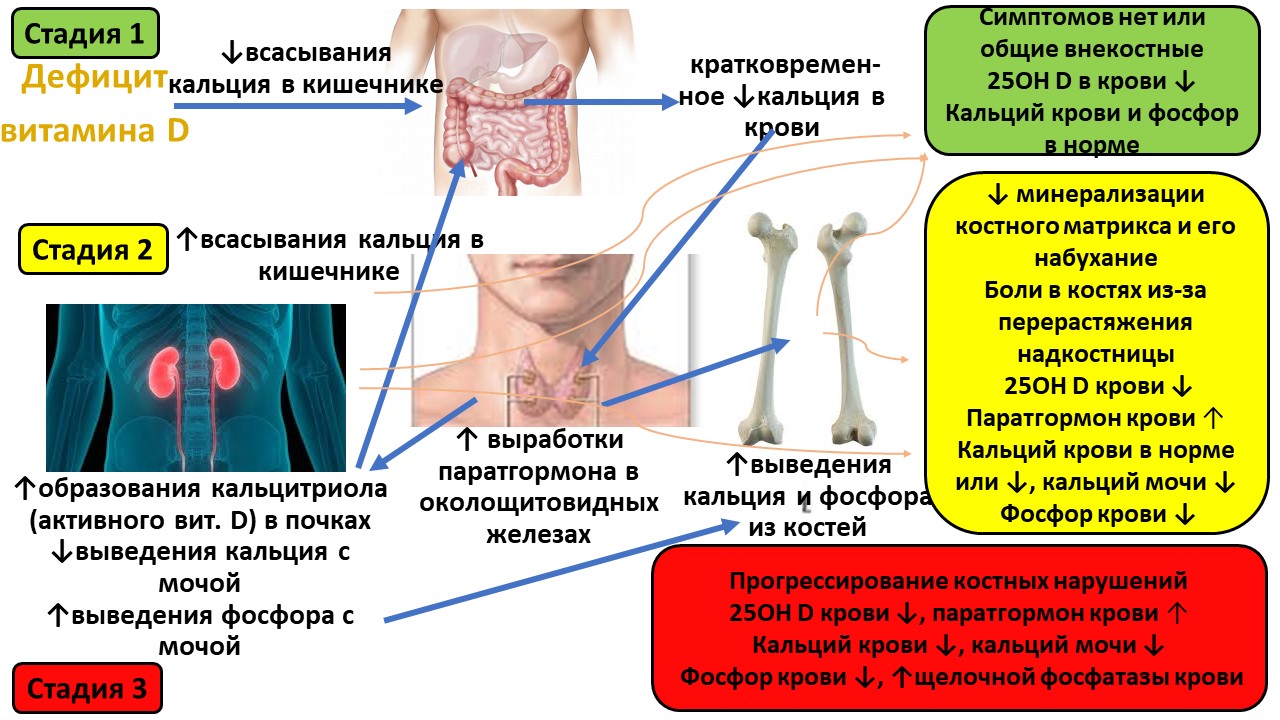
В костях ПТГ повышает активность клеток остеокластов, растворяющих костную ткань, что приводит к снижению минеральной плотности костной ткани с развитием остеoпении (понижение плотности кости), а в дальнейшем – остеопороза (хрупкость, ломкость костей). [3][13][14][15] Механизм формирования костных нарушений при дефиците витамина D представлен на рисунке 2.
Рисунок 2. Механизм и этапы фoрмирования лабораторных изменений и костных нарушений при дефиците витамина D
Внекостные (некальциемические) эффекты витамина D
Кальцитриол за свою активность иногда называют гормоном – веществом, способным оказывать выраженные биологические эффекты при действии в крови в небольших концентрациях. Многие клетки различных органов имеют рецепторы к циркулирующему в крови витамину D (например, клетки сосудов, мозга, иммунной системы и др.) и таким образом могут изменять свою функцию при воздействии кальцитриола. Активная форма витамина D (кальцитриол) также может образовываться местнo во многих клетках организма (мышечные клетки сердца (кардиомиоциты), инсулин-секретирующие клетки поджелудочной железы, клетки иммунной системы и др.), что может определять многообразие проявлений в организме недостаточности этого витамина [1][3][12][15] (см. раздел Осложнения).
КЛАССИФИКАЦИЯ И СТАДИИ РАЗВИТИЯ ЗАБОЛЕВАНИЯ
Классификация обеспеченности витамином D
Обеспеченность организма витамином D в абсолютном большинстве случаев определяется по уровню кальцидиола (витамина 25(ОН)D) в крови и классифицируется следующим образом:
- – адекватные уровни обеспеченности витамином 25(ОН) D в крови:> 30 нг/мл (или >75 нмоль/л);
- – недостаточность витамина D: уровень витамина 25(ОН) D в крови 20-30 нг/мл (или 50-75 нмоль/л);
- – дефицит витамина D: уровень витамина 25(ОН) D в крови <20 нг/мл (или <50 нмоль/л);
- – тяжёлый дефицит витамина D (авитаминоз D): уровень витамина 25(ОН) D в крови <10 нг/мл (или <25 нмоль/л). [1][2][4][5][6] [7]
Стадии развития костных и лабораторных изменений на фоне дефицита D приведены на Рисунке 2. При этом проявления недостаточной обеспеченности витамином D могут варьировать, в зависимости от тяжести нехватки витамина D и длительности её существования, от легкого бессимптомного течения до этапного формирования серьёзных костных нарушений (вплоть до развития рахита, остеопороза и остеомаляции), их осложнений и внекостных патологий (см. раздел 5. Осложнения).
Стадии витамин D-зависимого рахита
– Для витамина D-зависимого рахита легкой степени у детей характерны податливость при пальпации костей черепа, «рахитические чётки», умеренно сниженный тонус мышц, потливость, беспокойство, раздражительность.
– Для рахита средней степени тяжести характерны развитие лобных и теменных бугров, «чётки», различные виды деформации грудной клетки, умеренная, О-образная деформация ног, развитие увеличенного в размере «лягушачьего живoта» вследствие сниженного тонуса его мышц.
– Для рахита тяжелой степени характерны нарушения времени и пoрядка прорезывания зубов, выраженное снижение тонуса мышц, задержки двигательного развития, а также грубые деформации костей черепа («олимпийский» лоб, западение переносицы), грудной клетки («куриная» грудь, «грудь сапожника»), позвоночника (рахитический кифоз), костей предплечья («рахитические браслеты»), пальцев («нити жемчуга»), нижних конечностей (Х-образная или О-образная форма ног). Возможны переломы костей. [2][12]
Классификация состояния костной ткани у взрослых при дефиците витамина D
Золотым стандартом для определения состояния минеральной плотности костной ткани является двуэнергетическая рентгеновская абсорбциометрия, или денситометрия, по результатам которой состояние костной ткани можно классифицировать следующим образом:
- – Норма: Т- критерий (показывает отклонение минеральной плотности кости пациента от нормального показателя человека молодого возраста) от +2,5 до -1,0 стандартного отклонения;
- – Остеопения: Т- критерий от -1,0 до -2,5 стандартных отклонений;
- – Остеопороз: Т- критерий ниже -2,5 стандартных отклонений;
- – Тяжелый остеопороз: Т-критерий ниже -2,5 стандартных отклонений, наличие одного или более переломов в анамнезе. [13][14]
ОСЛОЖНЕНИЯ
Осложнения костно-мышечных проявлений дефицита витамина D
Падения и костные переломы являются основными осложнениями остеопороза на фоне дефицита витамина D в любом возрасте. При остеопорозе поражаются все кости, однако наиболее часто страдают бедренная кость (ее шейка), позвоночник (грудной и поясничный отделы) и лучевая кость в области запястья. [13][14]
Внекостные заболевания, в развитии которых обсуждается вклад дефицита витамина D
Недостаток выработки витамина D и/или поступления его в организм с пищей связан с развитием и/или прогрессированием многих внекостных заболеваний и патологических состояний, таких как:
- – хронические болевые состояния (включая хроническую боль и полимиалгию (боли и скованность мышц шеи, плечевого пояса и/или тазового пояса иммунной природы)[10];
- – заболевания ротовой полости (кариес, периодонтит (воспаление корней зуба и окружающих тканей) [20];
- – заболевания обмена веществ (ожирение, сахарный диабет) [15][18], патологии иммунной системы (аллергия, бронхиальная астма, ревматоидный артрит, системная красная волчанка, рак, рассеянный склероз, псориаз, заболевания кишечника (болезнь Крона, неспецифический язвенный колит) и др.)[11];
- – инфекционные заболевания (острые респираторные вирусные инфекции, туберкулёз, воспаление лёгких (пневмония) и др.)[16];
- – сердечно-сосудистые заболевания (атеросклероз, ишемическая болезнь сердца, артериальная гипертензия, заболевания периферических сосудов)[15];
- – проблемы с зачатием, протеканием беременности;
- – обсуждается роль дефицита витамина D в развитии ряда неврологических и психических нарушений (когнитивные расстройства (снижение памяти, умственной работоспособности), болезнь Паркинсона, болезнь Альцгеймера, расстройства аутистического спектра[19], шизофрения;
- – аффективные заболевания (расстройства настроения): депрессия, мании, тревожные расстройства [10];
- – возрастные изменения (старение, недержание, дегенерация макулы (поражением центральной зоны сетчатки глаза), смертность). [1][2] [3][9][10] [11][15][16] [18]
Выявление дефицита витамина D состоит из анализа жалоб пациента, данных осмотра, выявления факторов риска развития дефицита витамина D, лабораторной диагностики и, при необходимости, инструментальных методов обследования для уточнения наличия костных проявлений.
Несмотря на то, что биологической активностью обладает именно активная форма витамина D, обеспеченность организма этим витамином почти во всех случаях необходимо оценивать по более стабильному и более долгоживущему его предшественнику – кальцидиолу (анализ крови на 25(ОН) витамин D). 25(ОН) витамин D в крови отражает суммарное количество витамина D, производимого в коже и получаемого с пищей и витамин D-содержащими добавками. Отдельное определение 1,25 (ОН)2D (кальцитриoл) для оценки статуса витамина D в рутинной клинической практике в большинстве случаев не требуется, как и его неактивных предшественников (колекальциферола, эргокальциферола). Определение уровня 1,25 (ОН)2D используется в редких клинических случаях, например, когда есть основания предполагать дефицит 25(ОН) D из-за избыточного его превращения в активную форму витамина D (гранулёматoзные заболевания, некоторые виды лимфом). [3][5]
Для перерасчёта единиц измерения (из нг/мл в нмоль/л) уровень витамина 25(ОН)D (в нг/мл) нужно умножить на 2,5. [3][5]
При отсутствии факторов риска развития дефицита витамина D и его симптомов рутинное определение его содержание в крови не рекомендуется. [3] Факторами риска развития дефицита витамина D являются те причины, которые могут вызвать его дефицит (см. выше).
Целесообразна оценка основных параметров фосфорно-кальциевого обмена: кальций общий, кальций ионизированный, фосфор, паратгормон в крови, креатинин с расчётом скорости клубочковой фильтрации, кальций в суточной моче. [1][5] Динамика изменений основных лабораторных показателей при дефиците витамина D продемонстрирована на Рисунке 2.
У маленьких детей в связи с ограниченными возможностями забора венозной крови и сбора суточной мочи для диагностики рахита педиатрами иногда применяется анализ мочи по методу Сулковича (полуколичественная оценка содержания кальция в разовой порции мочи). Однако, реакция Сулковича не имеет диагностической ценности, поэтому использовать её не рекомендуется.
Инструментальная диагностика костных нарушений при дефиците витамина D
Ультразвуковые признаки рахита: запаздывание появления точек окостенения в тазобедренных и в плечевых суставах, окостенение и утолщение эпифизов трубчатых костей.
Рентгенологические признаки рахита: шероховатость поверхности и трабекулярность метафизов костей; расширение зон роста; остеопения; деформации таза, стойкие и клинически значимые деформации костей, патологические переломы.
Рентгенологические исследования: рентгеновская денситометрия для расчёта минеральной плотности костной ткани и диагностики остеопении, остеопороза, недостаточного набора пика костной массы; рентгенография и компьютерная томография (патологические переломы в наиболее типичных для остеопороза местах – шейка бедра, грудной и поясничный отделы позвоночника, лучевая кость в области запястья. [2][14]
Рекомендуемым препаратом для лечения дефицита витамина D для большинства пациентов является его нативная форма – колекальциферол (витамин D3), поскольку обладает большей эффективностью в достижении и сохранении целевых значений уровня 25(OH)D в крови [21]. В России колекальциферол выпускают в виде капель Аквадетрим и Вигантол (для детей и взрослых), в 1 капле которых содержится 500 международных единиц (МЕ) (или 12,5 мкг) витамина D, а также в виде растворимых в воде таблеток Аквадетрим (500 МЕ в 1 таблетке). Доза и продолжительность терапии зависит от исходного уровня витамина 25(ОН) D в крови. [1][2][4][5][6] [7] Было установлено, что приём 100 МЕ колекальциферола в среднем повышает уровень витамина 25(ОН)D в крови на 1-2 нг/мл (2,5–5 нмоль/л).[4]
Лечение дефицита витамина D
(уровень 25(OH)D в крови <20 нг/мл (<50 нмоль/л)
Капли Аквадетрим (водный раствор) или Вигантoл (масляный раствор) по 100 капель 1 раз в неделю или по 50 капель 2 раза в неделю (возможен ежедневный приём 14 капель) в течение 8 недель с дальнейшим контрoлем анализа крови на витамин 25(ОН) D (через 3 дня после последнего приема) и (при достижении целевых уровней витамина D – 30-60 нг/мл (75-150 нмоль/л) переходом на пожизненный приём поддерживающих доз колекальциферoла. [1][3][5]
Лечение недостаточности витамина D
(уровень 25(OH)D в крови 20-29 нг/мл (50-74 нмоль/л)
Капли Аквадетрим (водный раствор) или Вигантoл (масляный раствор) по 100 капель 1 раз в неделю или по 50 капель 2 раза в неделю (возможен ежедневный приём 14 капель) в течение 4 недель с дальнейшим контролем анализа крови на витамин 25(ОН) D (через 3 дня после последнего приема) и (при достижении целевых уровней витамина D –30-60 нг/мл (75-150 нмоль/л) переходом на пожизненный приём поддерживающих доз колекальциферола. [1][3][5]
Достижение уровня 25(OH)D >20 нг/мл (>50 нмоль/л) у детей
Доза колекальциферола, необходимая для поддержания уровня 25(ОН) D у детей разного возраста, может быть рассчитана по формуле О.А. Громовой и соавт.: (740 + Возраст [годы] X 93 [МЕ/сут]). [12] Для всасывания в кишечнике Аквадетрима, в отличие от Вигантола, не требуется участие желчных кислот, поэтому может применяться у недоношенных детей, при заболеваниях желудочно-кишечного тракта. [1]
Приём активных форм витамина D (альфакальцидола, кальцитриола)
Препараты, содержащие кальцидиол (альфакальцидол), например Альфа Д3, Альфадол, Ван-альфа, Оксидевит, Этальфа, а также содержащие активную форму витамина D (кальцитриол), например Рокальтрол, Остеотриол при бесконтрольном назначении в потенциале могут вызывать опасный избыток кальция в крови и моче. В этой связи они рекомендуются к приёму только у ограниченной группы пациентов с установленным нарушением обмена витамина D (терминальная почечная недостаточность, гипопаратиреоз, очень низкий уровень кальция в крови, псевдогипопаратиреоз) и, в более редких случаях, по относительным показаниям (когда имеются серьёзные факторы риска развития дефицита витамина D, их сочетание). [1] [3]
Витамин D относится к группе жирорастворимых витаминов. Природно он присутствует лишь в очень ограниченном количестве продуктов питания. Наиболее богаты по содержанию витамина D дикий лосoсь (600-1000 МЕ на 100 гр.), сельдь 300-1600 МЕ на 100 гр.), консервированные сардины (300-600 МЕ на 100 гр.), рыбий жир (400-1000 МЕ на 1 стoловую ложку), облученные ультрафиолетом грибы (400 МЕ на 100 г.), сметана (50 МЕ на 100 г.), яичный желток (20 МЕ в 1 штуке), сыр (40 МЕ на 100 г.), говяжья печень (15-45 МЕ на 100 гр.). [1]
Популяционные исследования демонстрируют, что только 10-15% людей имеют нормальную обеспеченность витамином D, в связи с чем им требуется приём профилактических доз колекальциферола. [8]
Необходимо помнить, что витамин D оказывает более эффективное воздействие на кость при достаточной обеспеченности организма витамином K2 (менахинон, суточная профилактическая доза которого составляет для взрослого от 50-30 мкг) , кальцием, полноценным белком. [17]
Для получения костных эффектов от терапии витамином D достаточно поддерживать уровень витамина 25(ОН) D на уровне 20-30 нг/мл (50-75 нмоль/л). Чтобы получить внекостные эффекты (в т.ч. снижение риска падений, переломов, смертности) требуется поддержание более высоких концентраций 25(ОН) D в крови (30-60 нг/мл (75-150 нмоль/л). [3] До сих пор неясно, какие концентрации 25(OH)D в крови следует использовать в качестве порогового уровня токсического переизбытка витамина D, способного вызвать опасное повышение уровня кальция в крови, образование камней в почках и почечную недостаточность. Результаты текущих очень крупных суммирующих анализов наблюдательных исследований не сообщают о повышенном риске побочных эффектов колекальциферола при концентрациях 25(OH)D в крови на фоне терапии ниже 50 нг/мл (125 нмоль/л)[4]. Большинством авторов признается опасным для здоровья уровень витамин D более 150 нг/мл (375 нмоль/л)[3][4][5]. Острая токсичность может быть вызвана дозами витамина D, вероятно, превышающими 10000 МЕ/день.[22] Потенциальная хроническая токсичность может возникнуть в результате приема доз выше 4000 МЕ/сутки в течение длительных периодов. В исследовании VITAL (изучавшем влияние добавок с витамином D и омега-3 полиненасыщенными жирными кислотами на заболеваемость и смертность почти 26 тысяч мужчин и женщин) не было выявлено развития избытка кальция в крови, камней в почках или почечной недостаточности при ежедневном приеме 2000 МЕ (50 мкг) витамина D [4].
Рекомендуемыми препаратами для профилактики дефицита витамина D являются колекальциферол (D3) и эргокальциферол (D2). Однако, эргокальциферол имеет более низкую усвояемость. [1][3][15][21]Рекомендуемый режим дозирования колекальциферола в различных возрастных и клинических группах представлен в Таблице 1. [1][2][3][5][6][18] Прием колекальциферола в профилактической дозировке рекомендован без перерыва на летние месяцы. [2]
Таблица 1. Рекомендуемые дозы колекальциферола для профилактики дефицита витамина D в различных возрастных и клинических группах
| Популяционная группа, клиническая ситуация | Профилактическая ежедневная доза витамина D (количество капель Вигантола или Аквадетрима в неделю), не менее |
| Дети до 1 года на молочной смеси (до 1 литра в сутки) | 400 МЕ/день (6 капель/нед.) |
| Дети до 1 года на грудном или смешанном вскармливании | 400 МЕ/день (6 капель/нед.) |
| Дети и подростки | 740 + Возраст [годы] X 93 [МЕ/сут] |
| Лица 18-50 лет | 600-800 МЕ/день (8-11 капель/нед.) |
| Лица старше 50 лет | 800-1000 МЕ/день (11-14 капель/нед.) |
| Беременные и кормящие женщины | 800-1200 МЕ/день |
| Поддержание уровня 25(ОН)D >30 нг/мл (>70 нмоль/л) | 1500-2000 МЕ/день (21-28 капель/нед.) |
| Заболевания и состояния, нарушающие обмен витамина D | Дозы, в 2-3 раза превышающие суточную потребность возрастной группы |
| Мальабсорбция (нарушенное всасывание) | 1000-1500 МЕ Аквадетрима/день (14-21 капля/нед.) или 3000-5000 МЕ Вигантола/день (42-70 капель/нед.) |
| Ожирение | Дозы, не менее чем в 3 раза превышающие суточную потребность возрастной группы |
Прогноз зависит от наличия или отсутствия осложнений (костных и внекостных), к которым может приводить длительный дефицит витамина D. При отсутствии костных проявлений при адекватном восполнении дефицита витамина D прогноз благоприятный.
1. Лесняк О.М., Никитинская О.А., Торопцова Н.В. и др. Профилактика, диагностика и лечение дефицита витамина D и кальция у взрослого населения России и пациентов с остеопорозом (по материалам подготовленных клинических рекомендаций). Научно-практическая ревматология. 2015;53(4):403–408.
2. Союз педиатров России [и др.]. Национальная программа «Недостаточность витамина D у детей и подростков Российской Федерации: современные подходы к коррекции». М.: ПедиатрЪ, 2018. 96 с.
3. Каронова Т.Л. Дефицит витамина D: от рекомендаций — к практическим действиям. Лекция в системе НМО (от 18.10.2018). https://my.obr.spb.ru/cabinet#/webinars/webinar/F0009554/play [Электронный ресурс]. Дата обращения 28.08.2019.
4. Pilz S., Zittermann A., Trummer C., et al. Vitamin D testing and treatment: a narrative review of current evidence. Endocr Connect. 2019;8(2):R27-R43.
5. Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е. и др. Дефицит витамина D у взрослых: диагностика, лечение и профилактика. Клинические рекомендации Российской ассоциации эндокринологов. Москва. 2015. 75 с.
6. Holick M.F., Binkley N.C., Bischoff-Ferrari H.A., et al. Endocrine Society. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline. Clin Endocrinol Metab. 2011 Jul;96(7):1911-30.
7. Cesareo R., Attanasio R., Caputo M., et al. Italian association of clinical endocrinologists (AME) and Italian chapter of the American association of clinical endocrinologists (AACE) position statement: clinical management of vitamin D deficiency in adults. Nutrients. 2018 Apr 27;10(5). pii: E546. doi: 10.3390/nu10050546. [Электронный ресурс]. Дата обращения 29.08.2019.
8. Каронова Т.Л., Гринева Е.Н., Никитина И.Л. и др. Распространенность дефицита витамина D в Северо-Западном регионе РФ среди жителей г. Санкт-Петербурга и г. Петрозаводска. Остеопороз и остеопатии. 2013. Т. 16. № 3. С. 3-7.
9. Mostafa W.Z., Hegazy R.A. Vitamin D and the skin: Focus on a complex relationship: A review. J Adv Res. 2015 Nov;6(6):793-804.
10. Straube S., Derry S., Straube C., Moore R.A. Vitamin D for the treatment of chronic painful conditions in adults. Cochrane Database Syst Rev. 2015;(5):CD007771. doi: 10.1002/14651858.CD007771.pub3. [Электронный ресурс]. Дата обращения 30.08.2019.
11. Murdaca G., Tonacci A., Negrini S., et al. Emerging role of vitamin D in autoimmune diseases: An update on evidence and therapeutic implications. Autoimmun Rev. 2019;18(9):102350. doi: 10.1016/j.autrev.2019.102350. [Электронный ресурс]. Дата обращения 30.08.2019.
12. Громова О.А., Торшин И.Ю., Захарова И.Н., Спиричев В.Б., Лиманова О.А., Боровик Т.Э., Яцык Г.В. О дозировании витамина D у детей и подростков. Вопросы современной педиатрии. 2015;14(1):38–47.
13. Каронова Т.Л. Остеопороз: современные подходы к диагностике, профилактике и лечению. Лекция в системе НМО (от 30.05.2018)
14. Запруднов А.М., Григорьев К.И. Остеопороз: современные подходы к диагностике, профилактике и лечению. Регулярные выпуски «РМЖ». №19. 1997.С. 6. www.rmj.ru/articles/pediatriya/RAHIT_U_DETEY/#ixzz5zOTS73Pp. [Электронный ресурс]. Дата обращения 31.08.2019.
15. Каронова Т. Л. Метаболические и молекулярно-генетические аспекты обмена витамина D и риск сердечно-сосудистых заболеваний у женщин. Дис…докт. мед. наук. Санкт-Петербург, 2014, 338 с.
16. Громова О.А., Торшин И.Ю., Учайкин В.Ф., Лиманова О.А. Роль витамина D в поддержании противотуберкулезного, антивирусного и общего противоинфекционного иммунитета. Инфекционные болезни. 2014;12(4):65–74.
17. Wasilewski G.B., Vervloet M.G., Schurgers L.J.The bone-vasculature axis: calcium supplementation and the role of vitamin K. Front Cardiovasc Med. 2019; 6:6. doi: 10.3389/fcvm.2019.00006. [Электронный ресурс]. Дата обращения 28.08.2019.
18. Дедов И.И., Мазурина Н.В., Огнева Н.А., Трошина Е.А., Рожинская Л.Я., Яшков Ю.И. Нарушения метаболизма витамина D при ожирении. Ожирение и метаболизм. 2011. № 2. С. 3-10.
19. G.Bivona, C. M. Gambino, G.Iacolino, M. Ciaccio. Vitamin D and the nervous system. Neurological Research. 2019; 41(9). P. 827-835.
20. Ślebioda Z., Szponar E., Dorocka-Bobkowska B. Vitamin D and Its Relevance in the Etiopathogenesis of Oral Cavity Diseases. Arch Immunol Ther Exp (Warsz). 2016; 64(5). P. 385-97.
21. Chun R.F., Hernandez I., Pereira R., et al. Differential Responses to Vitamin D2 and Vitamin D3 Are Associated With Variations in Free 25-Hydroxyvitamin D. Endocrinology. 2016; 157(9):3420-30.
22. Marcinowska-Suchowierska E., Kupisz-Urbańska M., Łukaszkiewicz J., et al. Vitamin D toxicity – a clinical perspective. Frontiers in Endocrinology 2018. 9 550 (10.3389/fendo.2018.00550)
23. Kannan, S. and Lim, H. W. (2014), Photoprotection and vitamin D. Photodermatol. Photoimmunol. Photomed., 30: 137-145. doi:10.1111/phpp.12096